Las infecciones por hongos (micosis) se presentan en diferentes formas, pero las infecciones de la piel y las uñas se encuentran entre las micosis más comunes.
Los hongos se multiplican en un ambiente neutro o ligeramente alcalino. El valor de pH más adecuado para ellos es 6 - 6,7. Cabe señalar que el pH de la piel de una persona sana es 5,5 (un ambiente ácido no es favorable para los hongos), que es uno de los factores que protege la piel humana de las infecciones por hongos. El aumento de la sudoración es precisamente un factor de riesgo para los hongos, precisamente en zonas cerradas de la piel, donde la evaporación del sudor es muy difícil, y es aquí donde se desarrollan algunas enfermedades fúngicas, acompañadas de un cambio del pH de la piel hacia el lado alcalino.
Los hongos sobreviven fácilmente a las bajas temperaturas. No mueren y conservan la capacidad de provocar el desarrollo de la enfermedad incluso después de la congelación.
Las temperaturas elevadas, por el contrario, tienen un efecto perjudicial sobre los hongos. La humedad y la temperatura de 75 grados provocan su muerte en 15 minutos. Al hervir, los hongos mueren en 3 a 5 minutos. Por lo tanto, las temperaturas elevadas se pueden utilizar para enfermedades fúngicas como método de desinfección y, por lo tanto, para prevenir recaídas de la enfermedad, durante y después del tratamiento antimicótico completo, se recomienda hervir y planchar con una plancha caliente la ropa interior del paciente y la ropa que haya estado en contacto con la piel.
Los hongos requieren un ambiente húmedo para reproducirse y crecer. Por eso el aumento de la sudoración y los zapatos mojados son factores predisponentes a la formación de enfermedades fúngicas, y la principal vía de infección de hongos en los pies es en piscinas, baños y duchas, en cuyo suelo húmedo los hongos encuentran muy buenas condiciones para su existencia. Los hongos, patógenos, sobreviven bien al secado. No los mata, sólo retrasa o detiene su crecimiento y desarrollo durante algún tiempo.
Las micosis de los pies y los hongos en las uñas, por el contrario, afectan principalmente a los adultos y son extremadamente raras en los niños, lo que también tiene su justificación y se asocia con cambios relacionados con la edad en el pH de la piel, el grosor y la estructura del estrato córneo de la epidermis, la debilidad de las defensas inmunes y la resistencia de la piel en el contexto de las enfermedades que se desarrollan con la edad. De gran importancia para la formación de una enfermedad fúngica es un cambio en el metabolismo, que se asocia con la obesidad, otros trastornos endocrinos y, en primer lugar, la diabetes mellitus, enfermedades de las glándulas suprarrenales, la glándula tiroides, enfermedades del tracto gastrointestinal, acompañadas de cambios en la digestión y absorción de nutrientes.
La onicomicosis (hongos en las uñas) es una infección extremadamente resistente y, con el tiempo, daña todas las partes de la uña, la destruye y se propaga a otras uñas o a la piel. Los hongos en las uñas causan infecciones en otras partes del cuerpo. Incluso si se curan todos los focos de hongos en las uñas, se producirá una reinfección a partir de un foco de infección imperceptible en las uñas.
Los signos externos de hongos en las uñas incluyen cambios en el color de las uñas, desmoronamiento o destrucción. Los hongos en las uñas hacen que las uñas se vuelvan blancas, grises, amarillas, marrones y, a veces, negras o verdes. La placa ungueal se vuelve turbia porque los propios hongos se encuentran entre ella y la base de la uña.
La compactación con hongos en las uñas es causada por una mayor queratinización del lecho ungueal, esta es una reacción a la invasión del hongo. Las masas córneas en la uña crecen con el tiempo e interfieren con un tratamiento eficaz. Se observa destrucción de la placa ungueal desde el borde libre al mismo tiempo que se engrosa. Los cambios externos causados por hongos en las uñas se confirman mediante un examen de laboratorio obligatorio de escamas de piel o trozos de uñas.
Puede infectarse con hongos en los pies solo de una persona ya infectada, que es una fuente de infección para otros y, en primer lugar, para su familia, a través de accesorios de pedicura y manicura, toallas, zapatos y calcetines. Y luego en lugares públicos: piscinas, gimnasios, vestuarios, saunas, donde las escamas infectadas del suelo se adhieren fácilmente a la piel húmeda de los pies.
La infección por hongos en los pies es especialmente posible en personas que padecen problemas circulatorios en las piernas, exceso de peso y deformidades en los pies.
Las condiciones de inmunodeficiencia, que pueden ser causadas por estrés, tabaquismo, exceso de trabajo, abuso de alcohol, uso prolongado de antibióticos, desnutrición y anemia, aumentan el riesgo de desarrollar hongos en los pies. La espora que causa los hongos en los pies invade con mayor frecuencia la piel de los pliegues interdigitales de los pies. Inmediatamente aparece descamación y descamación de la piel, luego aparecen pequeñas burbujas llenas de líquido en estos lugares. Cuando las ampollas estallan, en su lugar se abren zonas de piel inflamada y grietas que duelen, pican y no sanan durante mucho tiempo. Los hongos en los pies pueden trasladarse a la parte posterior del pie y a los dedos. Allí también aparecen burbujas del tamaño de la cabeza de un alfiler. Si además se suma una infección, las ampollas se vuelven turbias, opacas, se abren, formando erosiones, provocando hinchazón de la piel y aumento de la temperatura. Si no se tratan, los hongos de los pies crecen en las uñas y provocan decoloración, endurecimiento y destrucción.
Para diagnosticar la presencia de hongos en los pies, se necesitan diagnósticos de laboratorio y un dermatólogo. Hay muchos tipos de daños por hongos y solo él puede determinar qué hongo ha afectado la piel y las uñas. Además, el diagnóstico de hongos en los pies incluye necesariamente un examen de laboratorio de las escamas de la piel.
Tratamiento de hongos en uñas y pies.
El tratamiento para los hongos en las uñas no hace mucho consistía únicamente en eliminar la placa ungueal. El problema era que la uña nueva a menudo crecía con hongos. Ahora se puede prescribir un método quirúrgico para tratar los hongos en las uñas para algunas formas de onicomicosis grave.
Además, durante mucho tiempo se han conservado composiciones medicinales complejas para el tratamiento de hongos en las uñas, que contenían ácidos (salicílico, láctico), colorantes (azul, verde brillante), yodo, vinagre y azufre. Todo esto se utilizó en forma de diversas soluciones, ungüentos líquidos, emplastos, peel-offs y barnices. El tratamiento duró un año, o incluso más.
Pero todo lo anterior no se puede comparar en efectividad con los medicamentos antimicóticos modernos que matan el hongo y, a veces, con métodos adicionales que ayudan a mejorar la condición de la uña. Es cierto que la eficacia del tratamiento de los hongos en las uñas varía considerablemente incluso hoy en día, dependiendo de la competencia de los médicos y de la aplicación de los últimos avances, así como de la fase en la que los pacientes contactan al médico, el cumplimiento del régimen de tratamiento, a veces bastante largo, y el cumplimiento de las precauciones después de la curación.
Los medicamentos antimicóticos más nuevos no solo afectan activamente al hongo, deteniendo el desarrollo de micosis, sino que también permanecen en las uñas durante mucho tiempo, lo que permite acortar el período de tratamiento. Los medicamentos antimicóticos modernos generalmente se toman durante 2 a 4 meses (en lugar de 6 a 12) y, en los regímenes más progresivos (terapia de pulso), varias semanas.
Los tratamientos para los hongos en las uñas vienen en forma oral (cápsulas y tabletas) y en forma tópica (esmaltes de uñas y parches despegables).
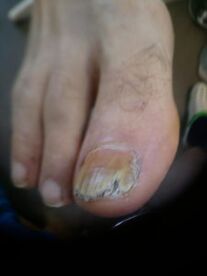
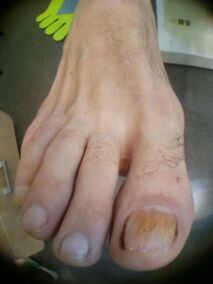
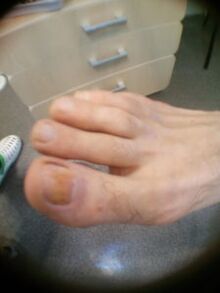
Un problema grave durante y después del tratamiento de los hongos en las uñas es la desinfección de todo aquello con lo que el hongo entró en contacto: pisos, paredes, equipos en baños, duchas, baños, así como artículos personales: ropa interior, zapatos, artículos para el cuidado de la piel y las uñas. Y, sin embargo, la forma más eficaz de combatir los hongos en las uñas es la prevención primaria. Para evitar la infección por hongos en las uñas en la familia, es necesario seguir reglas simples de higiene y usar solo sus propios zapatos.
























